Sensorbaseret teknologi har potentialet til at skabe langt mere præcis og effektfuld behandling
De nye teknologier bygger oven på en af grundtankerne ved den moderne diabetesbehandling. Nemlig at personaliseret behandling medfører større stabilitet og bedre regulering af blodsukker.

Er vi ved at bevæge os væk fra de for mange irriterende glukosemålinger og ind i en tid, hvor smertende fingerspidser blot er et onde fra fordums tider?
Der sker løbende udvikling og forbedringer af de muligheder, der findes for blodsukkermålinger. En stor gruppe af de cirka 25.600 patienter med type 1-diabetes i Danmark måler fortsat blodsukker med den almindelige fingerprikmåling.

Patienten prikker sig i fingeren og frembringer en bloddråbe, som patienten anbringer på en teststrimmel for at aflæse sit blodsukker i et blodsukkerapparat. Sådan en måling skal foretages 4-10 gange i døgnet for at opnå en god regulering af blodsukkeret.
Dette kan for mange være til stor gene og ulempe og en konstant reminder om en kronisk sygdom.
Men målingerne er også et vigtigt værktøj til at opnå en god styring at insulinbehandlingen.
Flere videnskabelige undersøgelse peger på, at jo tættere man kommer på denne insulinudskillelse, nedsættes risikoen for de diabetiske følgesygdomme.
Den standardiserede metode til vurdering af diabetesbehandlingen har længe været målingen af glykosyleret hæmoglobin (HbA1c).
Det afslører ikke de nøjagtige udsving i blodsukkeret, der kunne have ført til henholdsvis hyper- og hypoglykæmi. For en person med ekstreme udsving i begge retninger kan have det samme HbA1c-resultat som en person med en stabil blodglukoseværdi.
Teknologi giver præcist billede
I takt med at den sensorbaserede teknologi har vundet større indpas, er diabetesforskere og behandlere begyndt at kigge på anvendelsen af Time-in-range-begrebet til at følge diabetesbehandlingen.
Time-in-range betyder, at man stiler imod at holde glukose koncentrationen inden for normalområdet (3,9-10 mmol/l) i 70 procent af døgnets 24 timer. Det er muligt at måle vævsglukose kontinuerligt med sensorer, som aflæser glukosekoncentrationen i underhuden ved hjælp af en lille sensor.
Vi har to overordnede grupper at kunne tilbyde patienterne, der begge bygger på måling af vævsglukosen:
- Kontinuerlig glukosemåling, CGM
- Flash glukosemåling, Flash.
CGM er en kontinuerlig glukosemonitor, som måler patientens vævsglukose hvert 5. minut, og lagrer målingerne på enheden. CGM-systemerne har en indbygget alarm, som ved lavt blodsukker alarmerer og eksempelvis sender besked til en app eller kan samarbejde med en insulinpumpe, som slukker eller skruer ned for insulinadministrationen.
De Flash, som aktuelt findes på det danske marked, fungerer på samme måde som CGM, men giver ingen alarmer. Der er dog et nyt apparat på vej, hvor en real-time-alarm kan tilvælges. Monitoren kræver, at brugeren aktivt måler sit vævsglukose minimum hver 8. time for at få information om det aktuelle niveau og de seneste otte timers vævsglukoseniveau, og det er ikke nødvendigt at kalibrere apparatet som ved CGM-apparater. Patienten og dennes behandler kan ved den sensorbaserede teknologi få et mere præcist billede af, hvordan vævsglukoseniveauet udvikler sig over døgnets 24 timer. Det betyder, at det bliver lettere for patienten at finjustere insulinen i løbet af dagen. For behandleren bliver det lettere at vejlede patienten i generelle problematikker.
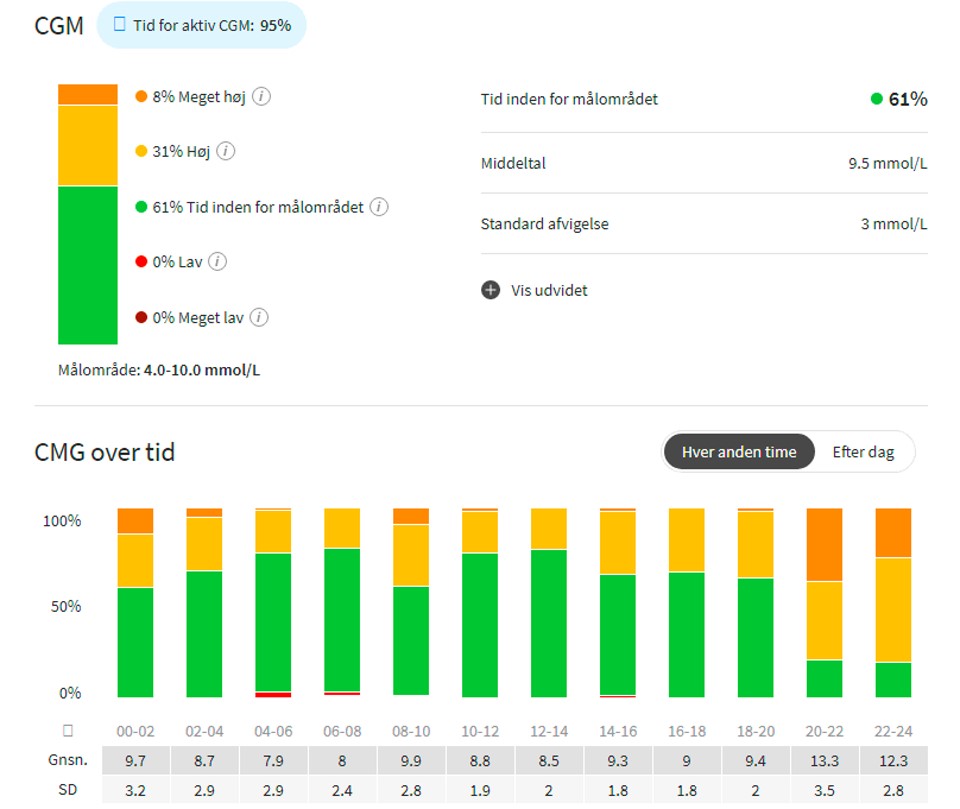
Time-in-range med konsensus
En stor gruppe af internationale diabetesforskere offentliggjorde i 2019, i tidsskriftet Diabetes Care(1), internationale anbefalinger for brugen af CGM/Flash og Time-in-range-begrebet. Først og fremmest konkluderer de, at der er gode udsigter til en bedre diabetesbehandling med sensorbaseret teknologier.
Teknologierne bygger videre på en af grundtankerne ved den moderne diabetesbehandling om personaliseret behandling og medfører større stabilitet og bedre diabetesbehandling.
Blandt brugerne af sensorbaseret vævsglukosemålinger er der færre episoder med hypoglykæmier og formentlig reduceret risiko for at udvikle diabetiske følgesygdomme. Det kræver dog, at patienter og behandlere får større erfaring med måleren for at kunne udnytte det fulde potentiale. (Se illustration).
Nye danske data for flash
Flash er standardbehandling for patienter med type 1-diabetes i lande, vi normalt sammenligner os med. I Danmark har vi indtil videre indrettet os sådan, at Flash kan tildeles fra kommunen til:
- De bedst regulerede (HbA1c < 53 mmol/mol) som hjælpemiddel under særlige omstændigheder
- De dårligst regulerede med en HbA1c på 70 mmol/mol eller mere kan få måleren udleveret fra diabetesambulatoriet.
Tilbage har vi den store mellemgruppe (HbA1c 54-69 mmol/mol), som ikke kan få en Flash via det danske sundhedsvæsen og heller ikke kan købe den på det danske marked. Nogle patienter vælger derfor at købe det i Tyskland eller Storbritannien.
Flere studier tyder imidlertid på, at mellemgruppen også kan have gavn af en Flash. Et dansk studie fra Regionshospital Silkeborg(2) har belyst effekten af at anvende en Flash i diabetesbehandlingen. Man gav en Flash-måler til omkring 300 patienter med type 1-diabetes og observerede udviklingen i HbA1c over en periode på 19 måneder. Resultatet viste et betydeligt gennemsnitlig fald i HbA1c hos mellemgruppen.
På længere sigt oplever patienterne også en forøget sundhedseffekt. Et svensk studie af Cajsa Naess fra 2019(3) har undersøgt effekten af at give Flash til patienter med type 1-diabetes på udviklingen i HbA1c. Her fandt man i en gruppe på 223 patienter et fald i HbA1c med 6 mmol/mol over en periode på 3,5 år. Forandringen kunne ses allerede efter 9-12 måneder, og den varede ved gennem hele undersøgelsesperioden.
Et fald i HbA1c på 6 mmol/mol må anses for tilstrækkeligt stort til, at personer med diabetes opnår et bedre helbred og forbedret livskvalitet.
Umiddelbart er sensorbaseret teknologi altså en positiv gevinst for patienten med type 1-diabetes, og man kan derfor undre sig over, hvorfor ikke flere får tilbudt sensorbaseret teknologi.
Økonomien forhindrer
Hvorfor har vi ikke indført sensorbaseret teknologi til alle patienter med type 1-diabetes? Årsagen er primært økonomisk.
Copenhagen Economics(4) har udarbejdet en rapport for Diabetesforeningen, her estimeres, at 14.588 personer med type 1-diabetes vil takke ja til teknologien. Yderligere estimeres, at den årlige totalomkostning ved at tilbyde sensorbaseret teknologi til personer med type 1-diabetes, der ikke allerede er berettiget til en, er 70 millioner kroner efter fire år. Den årlige omkostning i opstartsfasen estimeres til at være endnu højere.
Men rapporten estimerer også sundhedsøkonomiske besparelser på behandling af komplikationer til diabetes og følgesygdomme. De forventer en kortsigtet sundhedsøkonomisk besparelse på 61 millioner kroner til behandling af komplikationer allerede første år. Og yderligere langsigtede besparelser på behandling af følgesygdomme på 73 millioner kroner pr. år.
Snævres billedet ind på ny sensorteknologi, som Flash, har Copenhagen Economics ligeledes udarbejdet en rapport for Abbott(5) om de økonomiske forhold forbundet med indførsel af Flash til patienter med type 1-diabetes.
For gruppen med HbA1c < 70 mmol/mol anslås, at hvis 80 procent af denne gruppe modtager en Flash, vil der være en omkostning på 42 millioner kroner det første år, når besparelser med lavere risiko for hypoglykæmi og ketoacidose samt senfølger på i alt 52 millioner kroner modregnes.
Besparelserne grunder i lavere træk på relaterede sundhedsydelser, såsom ekstra konsultationer, skadestuebesøg og hospitalsindlæggelser.
For at høste alle gevinsterne kræver det, at sundhedssystemet aktivt sætter ind for at udbrede anvendelsen af den sensorbaserede teknologi, bringe flere lignende teknologier på markedet for at mindske prisen på materialer gennem konkurrence. Samt evner at udnytte besparelserne til endnu bedre behandling af patienterne.
Fremtiden
Der er i 2021 afsat ti millioner kroner på finansloven til forsøg med glukosesensorer til personer med diabetes. Dette vidner om en interesse fra regeringen om at se muligheder i at udbygge den sensorbaserede teknologi i behandlingstilbuddet.
De ti millioner kroner rækker ikke langt i det store perspektiv, men kan give mulighed for at skabe ny viden om, hvilke grupper med diabetes der kan have størst gavn af teknologierne.
Vi går en spændende fremtid i møde, hvor vi med anvendelsen af sensorbaseret teknologi i samspillet mellem patienter og sundhedspersonale vil kunne skabe en langt mere præcis og effektfuld behandling som alt andet lige vil være til gavn for patienterne – og efter sigende også samfundsøkonomien.


Får du ikke Diabetes Behandler?
Referencer
- Battelino T, Danne T, Bergenstal RM, et al.: Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care. 2019;42(8):1593-1603. doi:10.2337/dci19-0028.
- Hansen KW, Bibby BM: Glycemic Metrics Derived From Intermittently Scanned Continuous Glucose Monitoring. J Diabetes Sci Technol. December 2020:1932296820975822. doi:10.1177/1932296820975822.
- Naess C, Schwarcz E: Long-term effect of Libre on HbA1c persists after 3.5 years T1DM. 6 mmol/mol lower HbA1c. Dagens Diabetes. 2019;Juni.
- Copenhagen Economics. SENSORBASEREDE GLUKOSEMÅLERE Omkostninger Og Gevinster Ved at Tilbyde Sensorbaserede Glukosemålere Til Personer Med Diabetes i Danmark.; 2020.
- Copenhagen Economics. OMKOSTNINGER OG GEVINSTER VED ØGET BRUG AF FLASH GLUKOSEMÅLERE – TIL VOKSNE MED TYPE I DIABETES.; 2020 link til artikel .pdf

