Type 2-diabetes og tvangsoverspisning: En ond cirkel
Op mod 25% af personer med type 2-diabetes har tvangsoverspisning, som er forbundet med forringet sundhed. Ny forskning om oplevelser blandt personer med type 2-diabetes og tvangsoverspisning viser, at problemet bør adresseres i diabetesbehandlingen.
Det kan være belastende at have diabetes på grund af den daglige diabeteshåndtering, der for eksempel indebærer blodsukkermåling, medicinadministration og efterlevelse af anbefalinger angående kost, motion og kropsvægt (1).
Derudover har mange personer med type 2-diabetes bekymringer om at udvikle følgesygdomme (1). Mange oplever at have forhøjede glykæmiske niveauer (HbA1c), som de ikke kan forklare, hvilket kan give endnu flere bekymringer. Der kan være mange grunde til højere HbA1c end anbefalet, såsom medicinpåvirkning, anden sygdom og diabetesstress (1,2).
Blodsukkerpåvirkning kan også ses i relation til spiseforstyrrelser, herunder tvangsoverspisning (3). Studier viser, at op mod 25% af personer med type 2-diabetes har tvangsoverspisning, hvilket er næsten 10 gange så mange som i baggrundsbefolkningen (3,4).
Forskning finder også, at tvangsoverspisning kan øge risikoen for at få type 2-diabetes med over otte gange som følge af en større risiko for at udvikle overvægt og forhøjet HbA1c (5). Endeligt ses sammenhænge mellem tvangsoverspisning og angst, depression, social isolation, suicidale tendenser og reduceret livskvalitet (4,6,7).
Trods disse mulige negative konsekvenser af tvangsoverspisning er opsporingsraterne lave (8). Det kan skyldes, at behandlere mangler viden om problemet såvel som redskaber og ressourcer til at opspore og håndtere det (3). Derudover kan den skyld og skam, som personer med tvangsoverspisning oplever, afholde dem fra at opsøge behandling (9).
Klinisk og subklinisk tvangsoverspisning
Tvangsoverspisning (også kaldet binge eating disorder eller BED) indebærer gentagne overspisninger, hvor en person inden for en afgrænset tidsperiode (for eksempel to timer) indtager en stor mængde mad og undervejs oplever at miste kontrollen over sin spisning (10).
Episoderne udløser skyldfølelse, skam og selvforagt, men i modsætning til en person med spiseforstyrrelsen bulimi, kompenserer en person med tvangsoverspisning ikke regelmæssigt for overspisningen for eksempel ved at kaste op (10).
For at få tvangsoverspisningsdiagnosen kræves mindst én ugentlig overspisningsepisode gennem minimum tre måneder (10). Dog er det vigtigt også at være opmærksom på subklinisk tvangsoverspisning, hvor symptomer optræder, men i utilstrækkelig grad til, at diagnosekriterierne opfyldes. Både klinisk og subklinisk tvangsoverspisning er nemlig forbundet med forringet behandlingsudbytte hos personer med type 2-diabetes (11).
Endvidere kan behandling af subkliniske spiseforstyrrelser forebygge, at tilstanden forværres og bliver klinisk (12).
Det er endnu uklart, hvorfor tvangsoverspisning opstår, men forskning indikerer, at biomedicinske faktorer (for eksempel genmutationer og psykofarmaka (13,14)), psykosociale faktorer (for eksempel impulsivitet og barndomstraumer (15,16)) og strukturelle faktorer (for eksempel fødevaretilgængelighed (17)) har betydning.
Oplevelser med tvangsoverspisning
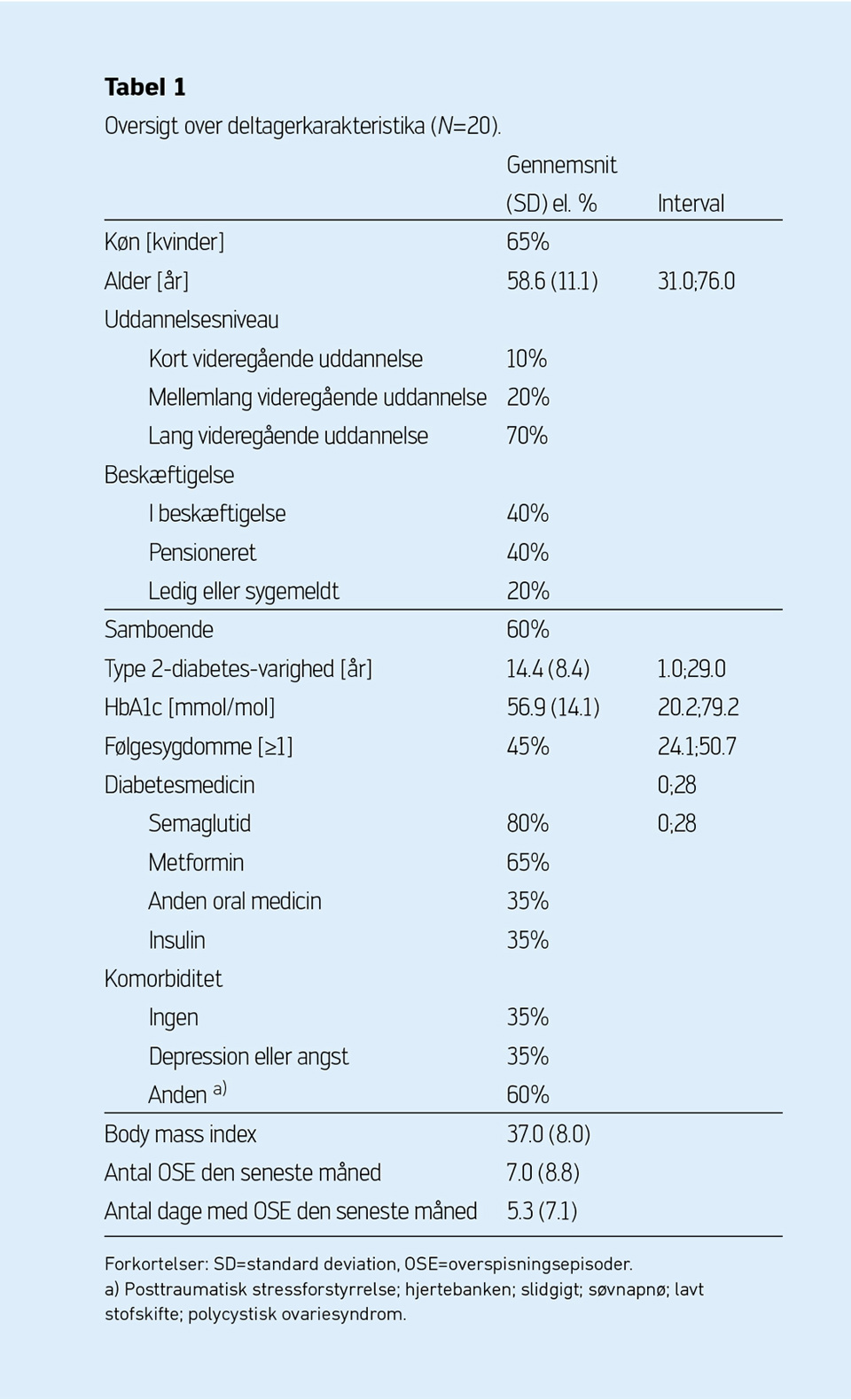
En nyligt publiceret artikel beskriver oplevelser blandt personer med type 2-diabetes og tvangsoverspisning i Danmark baseret på 20 individuelle interviews med målgruppen (Tabel 1). Interviewdata blev indsamlet og analyseret jævnfør forskningsmetodologien Fortolkende Beskrivelse.
Forskningsmetodologien er udviklet af den canadiske professor og sygeplejerske Sally Thorne og har til formål at forstå og forbedre klinisk praksis. Dataindsamling og -analyse foretages sideløbende, så tidlige analysefund kan bruges til at sikre, at den efterfølgende dataindsamling giver relevante data (18).
Analyse af interviewdata genererede fire temaer:
Tema 1: En ond cirkel
Deltagerne berettede, at diabetes og tvangsoverspisning ikke blot sameksisterede, men interagerede, da diabetesrelaterede bekymringer typisk udløste en overspisning og omvendt.
Selvom deltagerne havde haft symptomer på tvangsoverspisning, inden de fik type 2-diabetes, forværredes symptomerne på grund af diabetesbehandlingens store fokus på kost, motion og kropsvægt. En mand på 54 år forklarede:
“De [overspisninger] vil kunne ses på mine tal. Min læge vil blive skuffet, og så føler jeg mig som en fiasko. Og samme aften får det mig så til at overspise”.
Tema 2: Reaktioner på kontinuerlig kritik
I løbet af deres liv havde deltagerne oplevet gentagen vægtkritik fra deres familie, venner og behandlere, hvilket påvirkede deres selvopfattelse ved at få dem til at føle sig værdiløse og udstødte. Flere deltagere havde oplevet fysiske og psykiske overgreb i barndommen, hvilket havde fået dem til at føle sig uønskede.
En kvinde på 62 år sagde: “Min familie har altid været meget fordømmende over for mig, fordi jeg ikke tabte mig. Jeg var så uønsket”.
At få diagnosen type 2-diabetes forværrede deltagernes oplevelse af at være udstødte:
“Og når du så får type 2, så er du ikke bare fed længere. Så er du endnu mere forkert”, forklarede en 48-årig kvinde.
For at håndtere den følelsesmæssige belastning, som den kontinuerlige kritik affødte, og i fraværet af andre mestringsstrategier, tyede deltagerne til overspisning eller ”selvmedicinering via mad”, som en kvinde på 58 år beskrev det.
Hun fortsatte: ”Som barn var jeg det sorte får i familien, fordi jeg var tyk og forkert. Og jeg lærte aldrig at regulere mine følelser. Det eneste, jeg havde, var mad. Hvis jeg var bange, spiste jeg. Og vred eller ked af det”. Derved havde nogle deltagere koblet deres nuværende forhold til mad til tidligere ubehagelige oplevelser og konkluderet, at de overspiste for at mestre negative følelser.
Tema 3: Bebrejdelse og tilpasning af kroppen
Deltagerne beskrev overspisningsepisoder fortrinsvis som en følge af personlige brister eller ”en svag karakter”, som en 70-årig kvinde kaldte det. Samtidigt fremhævede deltagerne dog også årsager, der lå uden for deres kontrol eller personlighed, såsom biomedicinske faktorer, da disse alternative forklaringer fritog dem for noget af skyldfølelsen ved at overspise.
En kvinde på 54 år sagde for eksempel: “Jeg giver mit stofskifte og diabetes skylden for, at jeg er tyk. Og pillen [antipsykotisk medicin]. Den giver mig en stærk trang til at spise. Så det handler ikke kun om, at jeg er grådig”.
Nogle deltagere forklarede deres overspisningstrang med, at de var afhængige af den dopaminrus, som en overspisning udløste, mens andre havde den opfattelse, at der var noget galt med deres krop, som skulle fikses. For at nedbringe HbA1c og kropsvægt fik hovedparten af deltagerne semaglutid og var blevet informeret om, at gastrointestinale bivirkninger var almindelige, men midlertidige.
Hos nogle af deltagerne vedblev bivirkningerne dog. Alligevel fortsatte de med at tage medicinen, da fordelene ved et muligt vægttab betød mere for dem end ulemperne. En 69-årig kvinde sagde: ”Jeg er typen, der tager tre kilo på af at kigge på et glas vand. Det [vægttab] har været en konstant kamp, indtil jeg begyndte at indsprøjte det [semaglutid]. Der må have været noget galt med min krop på det punkt, så jeg holder bivirkningerne ud”.
Tema 4: Ønsket om at bryde tavsheden
Hovedparten af deltagerne havde ikke fortalt om deres tvangsoverspisning til nogen, da de var bekymrede for at blive dømt og ydmyget af andre.
En 50-årig mand, der havde haft tvangsoverspisning i 25 år, fortalte intervieweren: ”Du er den eneste, jeg har sagt det til. Jeg synes, det er enormt pinligt, at jeg ikke kan lade være med at spise”.
Deltagerne var nervøse for, at specifikt behandlere ikke ville forstå, hvad tvangsoverspisning er, men blot opfatte det som manglende selvdisciplin.
En kvinde på 69 år forklarede: “Det [overspisning] er som en magnet, der trækker i dig, og jeg kan ikke undslippe. Men jeg frygter, at de [behandlere] ikke kan forstå det”.
Trods disse bekymringer havde deltagerne et ønske om at involvere personer, som de stolede på, da de håbede, at det kunne reducere ensomheden forbundet med at skulle bekæmpe overspisningstrangen alene. Fremfor selv at skulle tage initiativ til at inddrage andre, foretrak deltagerne at blive spurgt ind til deres tvangsoverspisning af personer, som de havde tillid til, da deltagerne opfattede sådanne forespørgsler som et udtryk for oprigtig interesse. Kun få deltagere havde oplevet, at behandlere havde adresseret tvangsoverspisning, hvilket deltagerne havde oplevet som en validering af tilstandens relevans og alvor:
”Det hjalp at få sagt det højt. Jeg overspiste stadig, men ikke så meget som før. Og jeg følte mig mindre mærkelig”, fortalte en 62-årig kvinde.
Kliniske implikationer
Temaerne viser, at følelser af skyld og skam relateret til type 2-diabetes og tvangsoverspisning påvirker begge tilstande negativt ved at resultere i flere overspisningsepisoder, hvilket forringer både diabeteshåndtering og mental sundhed.
Temaerne viser også, at personer med type 2-diabetes og tvangsoverspisning føler sig alene og derfor gerne vil involvere andre, som de har tillid til. Af disse grunde vurderes det væsentligt at forsøge at nedbringe skyld og skam hos målgruppen, for eksempel gennem undervisningsforløb til patienter og behandlere, hvor fokus er på forekomst, kendetegn og årsager til tvangsoverspisning, der ligger uden for individets kontrol og personlige egenskaber.
Denne viden vil give behandlere bedre mulighed for i deres konsultationer at kunne normalisere, opspore og håndtere tvangsoverspisning hos personer med type 2-diabetes.
Interessekonflikt: Studiet er økonomisk støttet af Diabetesforeningen og Novo Nordisk Fonden. Pil Lindgreen har aktier i Novo Nordisk A/S.
Andre forskningsaktiviteter
Forskerne har efterfølgende udviklet og afprøvet samtaleværktøjer, der har til formål at opspore tvangsoverspisning i type 2-diabeteskonsultationer. I april 2024 påbegyndtes et forskningsprojekt støttet af Danmarks Frie Forskningsfond, hvor forskerne blandt andet skal udvikle en online intervention til at afhjælpe tvangsoverspisning blandt personer med type 2-diabetes.


